Aprende todo sobre el VHS con esta guía completa del herpes genital en las mujeres: síntomas, signos, diagnóstico precoz y tratamiento científicamente demostrado.
-
Flo para seguir el periodo
-
Flo para quedar embarazada
-
Flo modo embarazo
-
Modo anónimo
-
Opiniones sobre la app Flo
-
Flo Premium
-
Tu ciclo
-
Salud 360°
-
Quedarte embarazada
-
Embarazo
-
Ser mamá
-
Calculadora de ovulación
-
Calculadora de niveles de hCG
-
Calculadora del periodo
-
Calendario y calculadora de embarazo
-
Calculadora de fecha de parto prevista para FIV y TEC
-
Calculadora de fecha de parto prevista por ecografía
Herpes genital en las mujeres: una guía completa del VHS en las mujeres


Todo el contenido de Flo Health se adhiere a las normas editoriales básicas relativas al rigor médico, la credibilidad de los datos y la vigencia de la información. Para saber qué hacemos para ofrecerte la información más fiable sobre salud y estilo de vida, consulta nuestros criterios de revisión de contenidos.
¿Qué es el herpes genital?
El herpes genital, causado por el virus del herpes simple (VHS), es una infección de transmisión sexual (ITS) frecuente y altamente contagiosa. El término herpes, que data de hace aproximadamente 2000 años, proviene del griego y significa ‘que rampa’, en referencia a la naturaleza de propagación de las lesiones cutáneas herpéticas (vesículas o úlceras). El virus puede causar protuberancias llenas de líquido, que pueden abrirse y supurar un líquido transparente. Se pueden encontrar en cualquier zona de la región genital. Sin embargo, muchas de las personas que han contraído herpes genital no presentan ningún síntoma.
¿Cómo es de común el herpes genital?
Según los Centros para el Control y la Prevención de Enfermedades (CDC, por sus siglas en inglés), aparecen aproximadamente 776 000 nuevos casos de infección por herpes genital cada año en los Estados Unidos.
Los CDC creen que la tasa de herpes genital puede ser incluso más alta de la publicada y esto se debe al creciente número de casos de herpes genital causados por el VHS-1.
La Organización Mundial de la Salud (OMS) calcula que más de 3700 millones de personas en todo el mundo menores de 50 años (el 67 % de la población) tienen la infección por el VHS-1 y unos 417 millones de personas en todo el mundo de entre 15 y 49 años han sido infectadas por el VHS- 2 (OMS, 2017). Asimismo, afirma que la presencia del VHS-2 en el cuerpo humano aumenta el riesgo de contraer y transmitir la infección por el VIH.
¿Qué aspecto tiene el herpes genital?
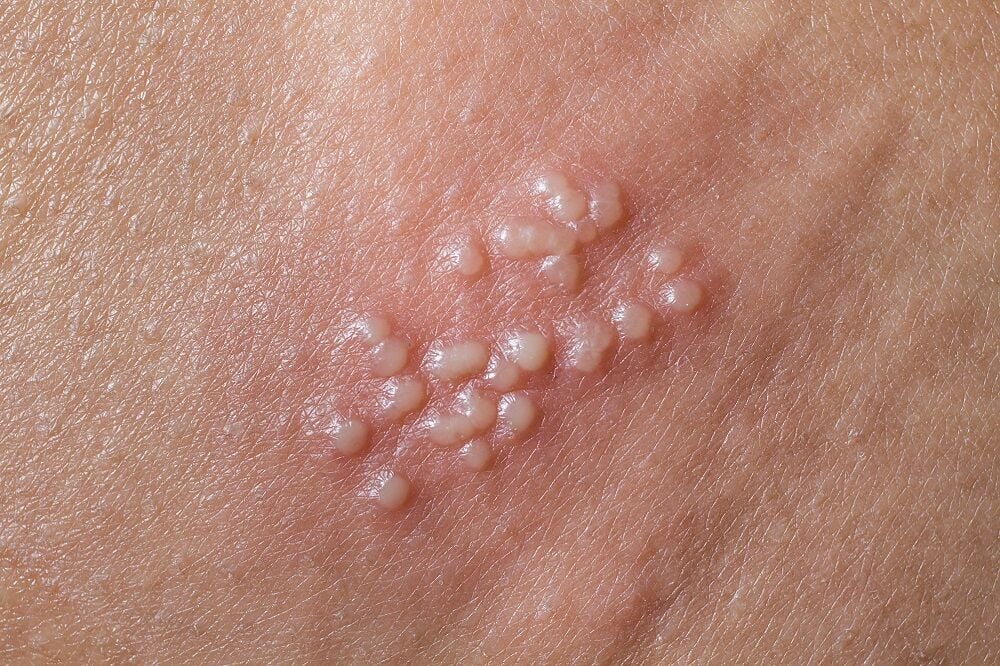
Una persona infectada por la exposición al virus del herpes puede ser asintomática (no tener síntomas) o puede tener síntomas leves que pasan desapercibidos. Si sospechas que puedes haber estado expuesta, es importante saber a qué debes estar atenta. Un brote de herpes genital puede caracterizarse por una o más vesículas o úlceras. Estas vesículas pueden resultar dolorosas y, si se rompen, pueden rezumar líquido transparente. Pueden localizarse en los genitales, el perineo, las nalgas y la parte superior de los muslos. Asimismo, las personas recién infectadas a menudo tienen síntomas que incluyen fiebre, dolor generalizado y ganglios linfáticos inflamados.
Tipos de herpes genital
Hoy en día, hay 100 virus del herpes conocidos, pero solo ocho pueden infectar al ser humano.
El herpes genital se puede transmitir a cualquier persona sexualmente activa y está causado por dos virus del herpes diferentes. Estos virus se conocen como virus del herpes simple de tipo 1 (VHS-1) y virus del herpes simple de tipo 2 (VHS-2).
¿Cómo puede ayudarte Flo?
Virus del herpes simple de tipo 1
Durante décadas, el virus del herpes simple de tipo 1 (VHS-1) fue la causa principal de solo el herpes labial. Sin embargo, en la última década, el número de casos de herpes genital causado por el VHS-1 ha aumentado de manera considerable. Muchos investigadores creen que se debe a que la infección por el VHS-1 que generalmente se contrae en la segunda infancia ha ido disminuyendo. Debido a esto, muchos adultos sexualmente activos ahora son susceptibles al herpes genital provocado por el VHS-1.
El herpes genital causado por el VHS-1 puede ser asintomático o incluso puede presentar síntomas leves que pasan desapercibidos. Muchas personas infectadas refieren una sensación de hormigueo, picazón o ardor antes de la aparición de llagas. Cuando aparecen, se caracterizan por una o más vesículas/úlceras genitales o anales que pueden ser muy dolorosas. Si las vesículas se abren, pueden exudar líquido transparente y luego formar una capa similar a una costra. Después de un brote inicial de herpes genital, los síntomas pueden reaparecer. Afortunadamente, con el herpes genital causado por el VHS-1, las recurrencias posteriores son más leves y mucho menos frecuentes.
Virus del herpes simple de tipo 2
Muchas veces, en el primer brote de herpes genital no se puede distinguir clínicamente entre el VHS-1 y el VHS-2. El aspecto de las vesículas o úlceras por el herpes genital en las mujeres es exactamente el mismo. A diferencia del VHS-1, el VHS-2 puede provocar úlceras genitales frecuentes y sintomáticas. Estudios recientes han demostrado que el VHS-2 se excreta con frecuencia de las superficies genitales, incluso en ausencia de signos o síntomas de enfermedad. Además, se ha descubierto que este virus puede transmitirse durante estos períodos de excreción.
La excreción del VHS-2 también se puede detectar en todo el aparato genital y puede estar asociada con la inflamación del mismo. Estos investigadores creen que esto probablemente contribuye a un mayor riesgo de contraer el VIH.
¿Qué causa el herpes genital?
El herpes genital lo provoca el virus del herpes simple (VHS). Los virus del herpes simple son patógenos, tienen la capacidad de adaptarse a las condiciones de su huésped (tu cuerpo) y pueden provocar una amplia variedad de enfermedades.
La infección por el VHS no se entiende en su totalidad. Un estudio publicado en el British Medical Journal afirma que el número de personas que contrajeron el virus del herpes estuvieron expuestos tanto al VHS-1 como al VHS-2. A lo largo del transcurso del estudio, los investigadores siguieron durante un año a 29 personas infectadas por el VHS-2 para tratar de determinar por qué algunas personas sanas presentan síntomas más graves que otras.
Llegaron a la conclusión de que el mecanismo inmunitario subyacente a la infección por el VHS sintomática recurrente no se conoce por completo, pero descubrieron que la gravedad de los síntomas estaba directamente relacionada con la agresividad de la respuesta inmunitaria del individuo. Cuanto mayor es la respuesta inmunitaria inicial, mayor es la probabilidad de que los síntomas vuelvan a aparecer.
¿Cómo se transmite el herpes genital? El inicio del herpes genital en las mujeres
El herpes genital puede transmitirse por el VHS-1 o el VHS-2, y es una afección de por vida. El período de incubación promedio de una infección de herpes inicial es de 4 días después de la exposición, pero puede variar de 2 a 12 días.
Durante este tiempo, la persona recién infectada no presenta síntomas de la herpes genital en las mujeres. En varios países (por ejemplo, EE. UU., países de Europa Occidental, Australia y Nueva Zelanda), los estudios han demostrado que la proporción del primer episodio de herpes genital causado por el VHS-1 ha aumentado, y que se cree que se debe al incremento de sexo oral entre grupos que no sienten que corren el riesgo de contraer una ITS.
El virus del herpes simple de tipo 2 (VHS-2) se caracteriza por la existencia de células víricas que se excretan del área genital infectada. La excreción del VHS-2 consta de aproximadamente 14 episodios al año.
La mayoría de las veces que se transmite el VHS-2, la persona infectada es asintomática y transmite el virus. En los estudios se señala invariablemente que la mayoría de los pacientes con infección genital por el VHS desconocen su presencia.

Síntomas del herpes genital en las mujeres
Las manifestaciones clínicas del herpes genital en las mujeres incluyen:
- Vesículas en los genitales, el orificio vaginal, el perineo, los glúteos, la parte superior del muslo o las zonas perianales.
- En las áreas húmedas, las vesículas pueden romperse, lo que provoca úlceras dolorosas.
- El tejido vaginal puede enrojecerse e inflamarse.
- Los síntomas generales incluyen fiebre, dolor generalizado, ganglios linfáticos inflamados o dolores de cabeza.
- Cervicitis (inflamación del cuello uterino)
- Disuria (dificultad para orinar).
- Dolor al orinar.
Prueba del herpes genital para las mujeres
¿Сómo detectar el herpes genital en las mujeres? Existen varias formas de diagnosticar el herpes genital en las mujeres y depende de la etapa de exposición. Hay disponible un análisis de sangre para confirmar el diagnóstico, y se puede realizar antes de que aparezcan los síntomas físicos. Si aparecen los síntomas físicos, un médico general o un ginecólogo pueden realizar una evaluación.
El herpes genital generalmente se diagnostica con una exploración física y los resultados de las pruebas analíticas, que incluyen:
- Análisis de sangre
- Cultivo vírico
- Prueba de la reacción en cadena de la polimerasa (RCP)
Herpes genital en las mujeres: tratamiento
¿Hay una cura para el herpes genital?
Por desgracia, no hay cura para el herpes provocado ni por el VHS-1 ni por el VHS-2.
Por ello, debes saber cómo prevenir, identificar y tratar los brotes. La prevención es la clave más importante cuando se trata de evitar la infección y las posibles complicaciones asociadas con el virus del herpes simple. Si tú o tu pareja estáis infectados, o crees que podéis haber estado expuestos al herpes simple, debéis tomar precauciones. Si hay un brote en la actualidad (oral o genital), se debe evitar el contacto directo. Esto incluye besos y sexo sin protección, incluido el sexo oral. Si tú o tu pareja estáis infectados con el herpes simple, podéis transmitiros el virus el uno al otro incluso si no presentáis síntomas visibles. Debido a esto, debéis tomar precauciones cada vez que tengáis relaciones sexuales.
Para las mujeres, la forma más fácil de protegerse contra el herpes genital es:
- Insistir a tu pareja para que use preservativo durante el coito.
- Asegurarte de que tú y tu pareja estáis en una relación estable, os habéis sometido a pruebas de detección del VHS y conocéis los resultados antes de mantener relaciones sexuales sin protección.
- Limitar tu número de parejas íntimas.
- Se están desarrollando vacunas en la actualidad.
Consecuencias del herpes genital en las mujeres
Las mujeres infectadas por el herpes genital tienen un mayor riesgo de contraer el VIH.
La infección por el virus del herpes simple (de tipo 1 y 2) trae consigo un ciclo complejo de sucesos. Los virus del herpes simple provocan infecciones latentes, un tipo de infección vírica persistente que dura toda la vida de la persona y que generalmente se transmite por contacto sexual. El virus entra en el cuerpo a través de los tejidos de la mucosa genital u oral o de las llagas de la piel y se replica. Después del período de incubación, pueden aparecer una o más lesiones. Esto se considera la infección primaria.
Mientras las vesículas aparecen, se rompen, forman costras y finalmente desaparecen, el virus va avanzando hacia un grupo de células nerviosas (ganglios nerviosos) cerca de la médula espinal que suministran las fibras nerviosas en el área de la infección primaria. Aquí el ADN vírico puede permanecer asintomático (inactivo o latente) a menos que el cuerpo esté estresado. Cuando esto sucede, el virus se reactiva, comienza a multiplicarse de nuevo y viaja a través de las fibras nerviosas hasta la piel. Esta reacción provoca erupciones de vesículas en la misma zona de la piel que se vio afectada anteriormente. Esto se conoce como una infección secundaria. Cuando todo se ha calmado, el virus puede volverse latente otra vez, a veces durante meses o años, para luego comenzar el ciclo de nuevo.
El virus del herpes puede infectar diferentes partes del cuerpo humano. Una vez dentro del cuerpo, puede afectar a varios órganos y tejidos, sobre todo si la persona infectada tiene un sistema inmunitario deficiente.
Los virus del herpes simple pueden provocar inflamación e infección en los siguientes sistemas del cuerpo:
Respiratorio
- El VHS-1 puede provocar neumonitis (inflamación de los pulmones) en individuos que tienen, o no, un sistema inmunitario deficiente.
- La neumonía por el VHS (infección vírica de los pulmones) está normalmente asociada con personas que tienen un sistema inmunitario deficiente (p. ej., con SIDA). En general, esta infección se debe al virus del herpes simple de tipo 1. La neumonía por el virus del herpes simple de tipo 2 es extremadamente rara.
Genitourinario
- La retención urinaria aguda (no poder vaciar por completo la vejiga) está provocada por el herpes simple, y generalmente se debe a la presencia de irritación e inflamación durante los brotes activos. Esta dolencia suele causada por el VHS-1.
- La enfermedad inflamatoria pélvica puede ser resultado del herpes simple. Como ya se ha indicado, el virus del herpes puede provocar inflamación y cambios en los tejidos cuando ataca al cuello uterino. Un estudio publicado en 2015 también identificó una correlación significativa entre el VHS y los embarazos ectópicos.
Piel
- El virus del herpes simple diseminado de tipo 2 afecta a múltiples regiones de la piel.
- Se han identificado lesiones labiales provocadas por el VHS-2, generalmente derivadas del sexo oral.
- La infección neonatal puede ocurrir cuando una madre infectada transmite el virus al bebé durante el parto.
Cerebro y el sistema nervioso
- Meningitis aséptica. Una enfermedad que puede ser provocada por el VHS y que tiene como resultado la inflamación de las membranas protectoras que rodean el cerebro y la médula espinal. Un estudio publicado en 2016 presentó un caso práctico de una mujer que padeció meningitis aséptica varias veces después de que se la diagnosticara una infección por el VHS-2. La última aparición registrada fue 11 años después del tratamiento anterior.
- Encefalitis. El VHS puede desplazarse al cerebro. Esta infección, llamada encefalitis herpética, comienza con confusión, fiebre y convulsiones, y puede ser mortal.
- Enfermedad de Alzheimer (EA). Estudios recientes indican que hay una conexión entre el VHS-1 y la EA. Estos estudios respaldan la idea de que la reactivación repetida del VHS-1 latente que se encuentra en el cerebro puede contribuir a los síntomas asociados con la EA. Tres estudios recientes analizaron la relación entre la enfermedad de Alzheimer y el herpes. Insinuaron que una infección por el VHS puede aumentar la probabilidad de padecer EA.
Tratamiento del herpes genital en las mujeres
Los medicamentos antivíricos para el herpes genital en las mujeres están disponibles solo con receta médica. Existen numerosos medicamentos disponibles en el mercado, pero ningún tratamiento antivírico puede eliminar una infección por el VHS en la actualidad. El tratamiento precoz es muy importante con la primera infección labial o genital. Ten en cuenta que el tratamiento no evitará que el virus pase a los nervios y provoque una infección crónica (a largo plazo). Sin embargo, puede disminuir la gravedad de los síntomas y acortar la duración del brote. Los tratamientos alternativos incluyen tratamientos tópicos y por vía intravenosa para casos graves. Cabe recordar que tomar medicamentos antivíricos no impide que las personas infectadas transmiten el virus a su pareja. Usa siempre protección si tú o tu pareja estáis infectados o si simplemente no estáis seguros.


Hey, I'm Anique
I started using Flo app to track my period and ovulation because we wanted to have a baby.

The Flo app helped me learn about my body and spot ovulation signs during our conception journey.


I vividly
remember the day
that we switched
Flo into
Pregnancy Mode — it was
such a special
moment.
Real stories, real results
Learn how the Flo app became an amazing cheerleader for us on our conception journey.
Referencias
Agyemang, E., Magaret, A. S., Selke, S., Johnston, C., Corey, L., & Wald, A. (2018). Herpes Simplex Virus Shedding Rate: Surrogate Outcome for Genital Herpes Recurrence Frequency and Lesion Rates, and Phase 2 Clinical Trials End Point for Evaluating Efficacy of Antivirals. The Journal of infectious diseases. 218(11), 1691-1699. https://doi.org/10.1093/infdis/jiy372.
Anderson, P. (2018). More evidence herpes virus strongly tied to Alzheimer’s. Medscape Medical News, Retrieved from https://www.medscape.com/viewarticle/903703?nlid=125655_4502&src=wnl_dne_181022_mscpedit&uac=143690SJ&impID=1776604&faf=1
Ashshi, A. M., Batwa, S. A., Kutbi, S. Y., Malibary, F. A., Batwa, M., & Refaat, B. (2015). Prevalence of 7 sexually transmitted organisms by multiplex real-time PCR in Fallopian tube specimens collected from Saudi women with and without ectopic pregnancy. BMC infectious diseases, 15(1), 569. https://doi.org/10.1186/s12879-015-1313-1
Biskup, U. G., Ursic, T., & Petrovec, M. (2015). Laboratory diagnosis and epidemiology of herpes simplex 1 and 2 genital infections. Acta Dermatovenerologica, 24, 31-35. doi: 10.15570/actaapa.2015.9
Centers for Disease Control and Prevention (CDC). (2017). Genital herpes - CDC fact sheet. Retrieved from https://www.cdc.gov/std/herpes/stdfact-herpes.htm
Clifton, S., Mercer, C. H., Sonnenberg, P., Tanton, C., Field, N., Gravningen, K., ... & Johnson, A. M. (2018). STI Risk Perception in the British Population and How It Relates to Sexual Behaviour and STI Healthcare Use: Findings From a Cross-sectional Survey (Natsal-3). EClinicalMedicine, 2-3, 29-36. https://doi.org/10.1016/j.eclinm.2018.08.001
Costa, C., Sidoti, F., Saldan, A., Sinesi, F., Balloco, C., Simeone, S., ... & Cavallo, R. (2012). Clinical impact of HSV-1 detection in the lower respiratory tract from hospitalized adult patients. Clinical Microbiology and Infection, 18(8), E305-E307. https://doi.org/10.1111/j.1469-0691.2012.03882.x
Franzen-Rohl, E., Schepis, D., Atterfelt, F., Franck, K., Wikstrom, A., …. Gains, H. (2017). Herpes simplex virus specific T cell response in a cohort with primary genital infection correlates inversely with frequency of subsequent recurrences. Sexually Transmitted Infections, 93, 169-174.
http://dx.doi.org/10.1136/sextrans-2016-052811.
Fukuoka, T., Nakazato, Y., Miyake, A., Tamura, N., Araki, N., & Yamamoto, T. (2017). A case of urinary retention in the early stages of herpes simplex virus type-1 encephalitis. Clinical Neurology and Neurosurgery, 157, 17-18. https://doi.org/10.1016/j.clineuro.2017.03.011
Gnann Jr, J. W., & Whitley, R. J. (2016). Genital herpes. New England Journal of Medicine, 375(7), 666-674. DOI: 10.1056/NEJMcp1603178
Gottlieb, S. L., Giersing, B., Boily, M. C., Chesson, H., Looker, K. J., Schiffer, J., ... & WHO HSV Vaccine Impact Modelling Meeting Working Group. (2017). Modelling efforts needed to advance herpes simplex virus (HSV) vaccine development: key findings from the World Health Organization Consultation on HSV Vaccine Impact Modelling. Vaccine. https://doi.org/10.1016/j.vaccine.2017.03.074
Groves, M. J. (2016). Genital herpes: a review. American Family Physician, 93(11), 928-934. https://pdfs.semanticscholar.org/2a1d/9e52e3593ec7988eefbded06dc019f3c14a1.pdf
Itzhaki, R. F. (2017). Herpes simplex virus type 1 and Alzheimer’s disease: possible mechanisms and signposts. The FASEB Journal, 31(8), 3216-3226. https://doi.org/10.1096/fj.201700360
Johnston, C., & Corey, L. (2016). Current concepts for genital herpes simplex virus infection: diagnostics and pathogenesis of genital tract shedding. Clinical Microbiology Reviews, 29(1), 149-161. DOI:10.1128/CMR.00043-15.
Looker, K. J., Magaret, A. S., May, M. T., Turner, K. M., Vickerman, P., Gottlieb, S. L., & Newman, L. M. (2015). Global and regional estimates of prevalent and incident herpes simplex virus type 1 infections in 2012. PloS One, 10(10), e0140765. https://doi.org/10.1371/journal.pone.0140765.
Luginbuehl, M., Imhof, A., & Klarer, A. (2017). Herpes simplex type 1 pneumonitis and acute respiratory distress syndrome in a patient with chronic lymphatic leukemia: a case report. Journal of Medical Case Reports, 11(1), 329. https://doi.org/10.1186/s13256-017-1495-9.
Nakamura, Y., Nakajima, H., Kano, Y., Unoda, K., Ishida, S., & Kimura, F. (2016). Herpes simplex virus type 2-associated recurrent aseptic meningitis (Mollaret's meningitis) with a recurrence after 11-year interval: a case report. Rinsho shinkeigaku= Clinical Neurology, 56(11), 785-787. Retrieved from https://europepmc.org/abstract/med/27773908
Shey, M. S., Garrett, N. J., McKinnon, L. R., & Passmore, J. A. S. (2015). The role of dendritic cells in driving genital tract inflammation and HIV transmission risk: Are there opportunities to intervene? Innate Immunity, 21(1), 99-112. https://doi.org/10.1177/1753425913513815.
World Health Organization (WHO). (2017). Herpes simplex virus. Retrieved from http://www.who.int/news-room/fact-sheets/detail/herpes-simplex-virus




